Le diabète sucré est l'une des maladies les plus courantes, dont la fréquence tend à augmenter et fausse les statistiques. Les symptômes du diabète sucré n’apparaissent pas du jour au lendemain ; Le processus est chronique, avec une augmentation et une aggravation des troubles endocriniens et métaboliques. L’apparition du diabète de type 1 diffère considérablement des premiers stades du diabète de type 2.
Parmi toutes les pathologies endocriniennes, le diabète arrive certainement en tête, représentant plus de 60 % de tous les cas. Par ailleurs, des statistiques décevantes montrent que 1/10 des « diabétiques » sont des enfants.
La probabilité de développer la maladie augmente avec l’âge et la taille du groupe double donc tous les dix ans. Cela est dû à l’augmentation de l’espérance de vie, à l’amélioration des méthodes de détection précoce, à une diminution de l’activité physique et à une augmentation du nombre de personnes en surpoids.
Types de diabète
De nombreuses personnes ont entendu parler d’une maladie telle que le diabète insipide. Pour que le lecteur ne confonde pas plus tard les maladies appelées « diabète », il sera probablement utile d’expliquer leurs différences.
Diabète insipide
Le diabète insipide est une maladie endocrinienne qui survient à la suite de neuroinfections, de maladies inflammatoires, de tumeurs et d'empoisonnements et est causée par un déficit et parfois une disparition complète de la vasopressine ADH (hormone antidiurétique).
Ceci explique le tableau clinique de la maladie :
- Sécheresse constante de la muqueuse buccale, soif incroyable (une personne peut boire jusqu'à 50 litres d'eau en 24 heures, provoquant une dilatation de l'estomac) ;
- Isolement d'une grande quantité d'urine légère non concentrée avec une faible densité (1000-1003) ;
- Perte de poids catastrophique, faiblesse, activité physique réduite, troubles du système digestif ;
- Modifications caractéristiques de la peau (« peau parcheminée ») ;
- Atrophie des fibres musculaires, faiblesse des muscles ;
- Développement d'un syndrome de déshydratation en l'absence d'apport hydrique pendant plus de 4 heures.
En termes de guérison complète, la maladie a un pronostic défavorable ; La capacité de travailler est considérablement limitée.
Brève anatomie et physiologie
Un organe non apparié, le pancréas, remplit une fonction sécrétoire mixte. Sa partie exogène réalise la sécrétion externe et produit des enzymes impliquées dans le processus digestif. La partie endocrinienne, à qui est confiée la tâche de sécrétion interne, produit diverses hormones dont – Insuline et glucagon. Ils sont essentiels à la consistance du sucre dans le corps humain.
La partie endocrinienne de la glande est représentée par les îlots de Langerhans, constitués de :
- Les cellules A, qui occupent un quart de la superficie totale des îlots et sont considérées comme le site de production de glucagon ;
- Les lymphocytes B, qui représentent jusqu'à 60 % de la population cellulaire, synthétisent et stockent l'insuline, dont la molécule est un polypeptide à deux chaînes portant 51 acides aminés dans un ordre précis ;
- Cellules D qui produisent la somatostatine ;
- Cellules qui produisent d’autres polypeptides.
La conclusion est donc évidente : En particulier, les lésions du pancréas et des îlots de Langerhans constituent le principal mécanisme qui inhibe la production d'insuline et déclenche le développement du processus pathologique.
Types et formes particulières de la maladie
Une carence en insuline entraîne une altération de la stabilité du sucre (3,3 – 5,5 mmol/l) et contribue au développement d'une maladie hétérogène appelée diabète sucré (DM) :
- Il y a un manque total d’insuline (carence absolue). insulino-dépendant processus pathologique, appelé Diabète sucré de type I (IDDM) ;
- Un manque d'insuline (carence relative), qui déclenche dans les premiers temps un trouble du métabolisme des glucides, conduit lentement mais sûrement au développement non insulinodépendant Diabète sucré (NIDDM), ce qu'on appelle Diabète sucré de type II.
En raison de la perturbation de l'utilisation du glucose par l'organisme et de l'augmentation associée du sérum sanguin (hyperglycémie), qui est en principe une manifestation de la maladie, des signes de diabète sucré apparaissent au fil du temps, c'est-à-dire une perturbation complète des processus métaboliques à tous les niveaux.
Outre le diabète de type 1 et de type 2, il existe des formes particulières de cette maladie :
- Diabète secondaire à la suite d'une inflammation aiguë et chronique du pancréas (pancréatite), de néoplasmes malins du parenchyme de la glande, d'une cirrhose du foie. Un certain nombre de troubles endocriniens associés à une production excessive d'antagonistes de l'insuline (acromégalie, maladie de Cushing, phéochromocytome, maladie thyroïdienne) conduisent au développement d'un diabète secondaire. De nombreux médicaments pris au long cours ont un effet diabétogène : les diurétiques, certains antihypertenseurs et hormones, les contraceptifs oraux, etc. ;
- Diabète chez la femme enceinte (diabète gestationnel), causée par l’influence mutuelle particulière des hormones de la mère, de l’enfant et du placenta. Le pancréas fœtal, qui produit sa propre insuline, commence à inhiber la production d'insuline par la glande maternelle, ce qui entraîne cette forme particulière pendant la grossesse. Cependant, s’il est correctement contrôlé, le diabète gestationnel disparaît généralement après la naissance. En conséquence, dans certains cas (jusqu'à 40 %) chez les femmes ayant des antécédents de grossesse similaires, cette circonstance peut menacer le développement d'un diabète sucré de type II (dans les 6 à 8 ans).
Pourquoi la maladie « douce » apparaît-elle ?
La maladie « douce » forme un groupe de patients plutôt « hétéroclite », il est donc évident que le DID et son « frère » non insulino-dépendant ont des origines génétiquement différentes. Il existe des preuves d'un lien entre le diabète insulino-dépendant et les structures génétiques du système HLA (complexe majeur d'histocompatibilité), en particulier avec certains gènes des locus de la région D. Aucune relation de ce type n’a été observée pour le NIDDM.

Une prédisposition génétique à elle seule ne suffit pas au développement du diabète sucré de type I ; Le mécanisme pathogénétique est déclenché par des facteurs provoquants :
- Déficience congénitale des îlots de Langerhans ;
- Influence défavorable de l'environnement extérieur ;
- stress, stress nerveux;
- Lésions cérébrales traumatiques ;
- Grossesse;
- Processus infectieux d'origine virale (grippe, oreillons, infection à cytomégalovirus, Coxsackie) ;
- Tendance à trop manger constamment, ce qui entraîne des amas graisseux excessifs ;
- Abus de confiseries (les gourmands sont plus à risque).
Avant d'aborder les causes du diabète sucré de type II, il conviendrait d'aborder une question très controversée : qui en souffre le plus souvent - les hommes ou les femmes ?
Il a été constaté que la maladie est désormais plus fréquente chez les femmes, même si le diabète était un « privilège » du genre masculin au XIXe siècle. À propos, dans certains pays d’Asie du Sud-Est, l’incidence de cette maladie chez les hommes est désormais considérée comme prédominante.
Les conditions prédisposant au développement du diabète sucré de type II comprennent :
- Modifications de la structure structurelle du pancréas à la suite de processus inflammatoires ainsi que de l'apparition de kystes, de tumeurs, de saignements ;
- âge après 40 ans;
- L'obésité (le facteur de risque le plus important pour le DNID !) ;
- Maladies vasculaires causées par le processus athéroscléreux et l'hypertension artérielle ;
- Chez la femme, grossesse et naissance d'un enfant de poids corporel élevé (plus de 4 kg) ;
- avoir des proches diabétiques ;
- Stress psycho-émotionnel sévère (hyperstimulation surrénalienne).
Les causes de la maladie des différents types de diabète sont en partie les mêmes (stress, obésité, influence de facteurs externes), mais le début du processus est différent pour le diabète de type 1 et de type 2. Le diabète sucré est le domaine des enfants et des adolescents, et les personnes non insulinodépendantes préfèrent les personnes âgées.
Pourquoi veux-tu autant boire ?
Les symptômes caractéristiques du diabète sucré, quels que soient sa forme et son type, peuvent être présentés comme suit :

- sécheresse des muqueuses buccales;
- Quasiment impossible d'étancher la soif, associée à la déshydratation ;
- Production excessive d'urine et son excrétion par les reins (polyurie), entraînant une déshydratation ;
- Une augmentation de la concentration de glucose dans le sérum sanguin (hyperglycémie) due à la suppression de l'utilisation du sucre par les tissus périphériques en raison d'un déficit en insuline ;
- L'apparition de sucre dans l'urine (glucosurie) et de corps cétoniques (cétonurie), qui sont normalement présents en quantités négligeables, mais dans le diabète sucré, ils sont produits de manière intensive par le foie et se retrouvent dans l'urine lorsqu'ils sont excrétés par l'organisme ;
- Augmentation de la teneur dans le plasma sanguin (en plus du glucose) en ions urée et sodium (Na).+);
- La perte de poids, qui, en cas de décompensation de la maladie, est un trait caractéristique du syndrome catabolique, qui se développe en raison de la dégradation du glycogène, de la lipolyse (mobilisation des graisses), du catabolisme et de la gluconéogenèse (conversion en glucose) des protéines ;
- Violation des indicateurs du spectre lipidique, augmentation du cholestérol total due à la fraction lipoprotéique de basse densité, NEFA (acides gras non estérifiés), triglycérides. La teneur croissante en lipides commence à pénétrer activement dans le foie et à y être intensément oxydée, ce qui conduit à la formation excessive de corps cétoniques (acétone + acide β-hydroxybutyrique + acide acétoacétique) et à leur entrée ultérieure dans le sang (hypercétonémie). Une concentration excessive de corps cétoniques menace une condition dangereuse appeléeacidocétose diabétique.
Ainsi, les signes généraux du diabète peuvent être caractéristiques de toute forme de maladie. Cependant, afin de ne pas dérouter le lecteur, encore faut-il noter les caractéristiques inhérentes à telle ou telle espèce.
Le diabète sucré de type I est un « privilège » des jeunes
Le DSID se caractérise par un début aigu (semaines ou mois). Les signes du diabète sucré de type I sont prononcés et s'expriment dans les symptômes cliniques typiques de cette maladie :
- Perte de poids soudaine ;
- Soif contre nature, une personne ne peut tout simplement pas s'enivrer même si elle essaie (polydipsie) ;
- Débit urinaire excessif (polyurie) ;
- Excès significatif de concentration corporelle de glucose et de cétones dans le sérum sanguin (acidocétose). Aux premiers stades, lorsque le patient n'est pas encore conscient de ses problèmes, le développement d'un coma diabétique (acidotique, hyperglycémique) est très probable - une condition extrêmement potentiellement mortelle. L’insulinothérapie est donc prescrite le plus tôt possible (dès qu’un diabète est suspecté).

Dans la plupart des cas, après l'utilisation de l'insuline, les processus métaboliques sont équilibrés, Les besoins du corps en insuline diminuent fortement et une « récupération » temporaire se produit. Cependant, cet état de rémission à court terme ne devrait détendre ni le patient ni le médecin, car la maladie redevient perceptible après un certain temps. Les besoins en insuline peuvent augmenter avec la durée de la maladie, mais ne dépasseront généralement pas 0,8 à 1,0 U/kg en l'absence d'acidocétose.
Après 5 à 10 ans, des signes peuvent apparaître indiquant le développement de complications tardives du diabète (rétinopathie, néphropathie). Les principales causes de décès par DSID comprennent :
- insuffisance rénale terminale due à une glomérulosclérose diabétique ;
- Les maladies cardiovasculaires sont des complications de la maladie sous-jacente qui surviennent un peu moins fréquemment que les maladies rénales.
Maladie ou changements liés à l'âge ? (Diabète de type II)
Le NIDDM se développe sur plusieurs mois, voire plusieurs années. Lorsque des problèmes surviennent, une personne se tourne vers différents spécialistes (dermatologue, gynécologue, neurologue...). Le patient ne soupçonne même pas que, selon lui, diverses maladies sont des signes du diabète sucré de type II : furonculose, démangeaisons cutanées, infections fongiques, douleurs dans les membres inférieurs. Les patients s’habituent à leur état et le diabète se développe lentement, affectant tous les systèmes et notamment les vaisseaux sanguins.
Le DNID se caractérise par une évolution stable et lente, généralement sans tendance à l'acidocétose.
Le traitement du diabète de type 2 commence généralement par un régime limitant les glucides facilement digestibles (raffinés) et par la prise de médicaments hypoglycémiants (si nécessaire). L'insuline est prescrite lorsque la maladie a évolué vers des complications graves ou lorsqu'il existe une résistance aux médicaments oraux.
La principale cause de décès chez les patients atteints de DNID est considérée comme une pathologie cardiovasculaire due au diabète. Il s’agit généralement d’une crise cardiaque ou d’un accident vasculaire cérébral.
Traitements du diabète sucré
Les mesures thérapeutiques visant à compenser le diabète sucré reposent sur trois principes fondamentaux :
- Compensation du déficit en insuline ;
- régulation des troubles endocriniens et métaboliques ;
- Prévention du diabète, de ses complications et de leur traitement rapide.
La mise en œuvre de ces principes repose sur 5 positions principales :
- L'alimentation dans le diabète sucré joue le rôle de « premier violon » ;
- Le régime est suivi d'un système d'exercices physiques adéquats et sélectionnés individuellement ;
- Les médicaments hypoglycémiants sont principalement utilisés pour traiter le diabète de type 2 ;
- Dans le DNID, une insulinothérapie est prescrite si nécessaire, mais dans le diabète de type 1 elle est indispensable ;
- Former les patients à la maîtrise de soi (capacité à prélever du sang sur un doigt, à utiliser un glucomètre, à administrer de l'insuline de manière autonome).
Le contrôle en laboratoire de ces postes indique le degré de compensation selon les études biochimiques suivantes :
| Indicateurs | Bonne rémunération | Satisfaisant | Mauvais |
|---|---|---|---|
| Glycémie à jeun (mmol/l) | 4.4 – 6.1 | 6,2 – 7,8 | Ø7,8 |
| Taux de sucre dans le sang 2 heures après un repas (mmol/l) | 5,5 – 8,0 | 8,1 – 10,0 | Ø 10,0 |
| Pourcentage d'hémoglobine glycosylée (HbA1,%) | <8,0 | 8,0 – 9,5 | Ø 10,0 |
| Cholestérol total dans le sérum (mmol/l) | < 5,2 | 5,2 – 6,5 | Ø6,5 |
| Niveau de triglycérides (mmol/l) | <1,7 | 1,7 – 2,2 | Ø 2,2 |
Le rôle important de l’alimentation dans le traitement du DNID
Le régime pour le diabète sucré est très connu même parmi les personnes qui sont loin du diabète sucré, tableau numéro 9. Lorsque vous êtes à l'hôpital pour une maladie, vous entendez de temps en temps parler d'un régime spécial, qui est toujours dans des pots séparés, différent des autres régimes et est délivré selon un certain mot de passe : « J'ai le neuvième tableau ». Qu'est-ce que tout cela signifie ? En quoi ce régime mystérieux est-il différent de tous les autres ?
Il ne faut pas se tromper, lorsqu'on s'occupe d'un diabétique qui emporte sa « bouillie », qu'il est privé de toutes les joies de la vie. Le régime alimentaire du diabète n’est pas si différent du régime alimentaire des personnes en bonne santé ; Les patients reçoivent la quantité requise de glucides (60 %), de graisses (24 %) et de protéines (16 %).

Le régime alimentaire pour le diabète consiste à remplacer le sucre raffiné des aliments par des glucides à décomposition lente. Le sucre, vendu dans les magasins pour tout le monde, et les confiseries qui en découlent entrent dans la catégorie des aliments interdits.
Quant à l'équilibre des nutriments, tout est ici strict : un diabétique doit impérativement consommer la quantité requise de vitamines et de pectines, qui doit être d'au moins 40 grammes. par jour.
Activité physique strictement individuelle
L'activité physique est choisie individuellement pour chaque patient par le médecin traitant en tenant compte des points suivants :

- âge;
- symptômes du diabète;
- La gravité du processus pathologique ;
- La présence ou l'absence de complications.
L'activité physique prescrite par le médecin et réalisée par le « service » vise à favoriser la « combustion » des glucides et des graisses sans recours à l'insuline. Sa dose, nécessaire pour compenser les troubles métaboliques, diminue sensiblement, ce qu'il ne faut pas oublier, car empêcher une augmentation de la glycémie peut entraîner un effet indésirable. Une activité physique adéquate réduit le glucose, la dose d'insuline administrée décompose le reste et, par conséquent, le taux de sucre tombe en dessous des niveaux acceptables (hypoglycémie).
Alors, Le dosage de l'insuline et l'activité physique nécessitent la plus grande attention et un calcul minutieux.Pour que nous nous complétions et qu'ensemble nous ne dépassions pas la limite inférieure des paramètres normaux du laboratoire.
Ou peut-être essayer des remèdes populaires ?
Le traitement du diabète sucré de type 2 s'accompagne souvent de la recherche par le patient de remèdes populaires capables de ralentir le processus et de retarder autant que possible la durée de prise des formes posologiques.
Bien que nos lointains ancêtres ne connaissaient pratiquement pas cette maladie, il existe des remèdes populaires pour traiter le diabète sucré, mais nous ne devons pas l'oublier. Les infusions et décoctions de diverses plantes sont utiles. L'utilisation de remèdes maison contre le diabète ne dispense pas le patient de suivre un régime, de surveiller sa glycémie, de consulter un médecin et de suivre toutes ses recommandations.

Pour lutter contre cette pathologie à la maison, des remèdes populaires assez connus sont utilisés :
- Écorce et feuilles de mûrier blanc ;
- grains et coques d'avoine;
- Cloisons en noyer ;
- feuille de laurier;
- Cannelle;
- des glands;
- Ortie;
- Pissenlit.
Quand les régimes et les remèdes populaires n’aident plus...
Les médicaments dits de première génération, qui étaient largement connus à la fin du siècle dernier, appartiennent désormais au passé et ont été remplacés par des médicaments de nouvelle génération, qui constituent les trois principaux groupes de médicaments contre le diabète produits par l'industrie pharmaceutique.
L'endocrinologue décide quel remède convient à tel ou tel patient. Et pour que les patients ne se soignent pas eux-mêmes et ne décident pas d'utiliser ces médicaments contre le diabète à leur propre discrétion, nous donnons quelques exemples illustratifs.
Dérivés de sulfonylurée
Actuellement, on prescrit des dérivés de sulfonylurée de deuxième génération qui durent entre 10 et 24 heures. Les patients les prennent généralement deux fois par jour, une demi-heure avant les repas.
Ces médicaments sont absolument contre-indiqués dans les cas suivants :
- diabète sucré de type 1 ;
- Coma diabétique, hyperosmolaire, lactique ;
- grossesse, accouchement, allaitement ;
- Néphropathie diabétique accompagnée d'une filtration altérée ;
- Maladies du système hématopoïétique avec diminution simultanée des globules blancs - leucocytes (leucocytopénie) et composant plaquettaire de l'hématopoïèse (thrombocytopénie);
- Lésions hépatiques infectieuses et inflammatoires graves (hépatite) ;
- Diabète compliqué d'une pathologie vasculaire.
De plus, la prise de médicaments de ce groupe peut menacer le développement de réactions allergiques, qui se manifestent par :
- Démangeaisons cutanées et urticaire, conduisant parfois à un œdème de Quincke ;
- Troubles du système digestif ;
- Modifications du sang (diminution des taux de plaquettes et de leucocytes) ;
- Altération possible de la fonctionnalité hépatique (jaunisse due à une cholestase).
Actifs antihyperglycémiants de la famille des biguanides
Les biguanides (dérivés de la guanidine) sont activement utilisés pour traiter le diabète sucré de type 2, en leur ajoutant souvent des sulfamides. Ils sont très utiles chez les patients obèses, mais chez les personnes atteintes de maladies hépatiques, rénales et cardiovasculaires, leur utilisation est fortement limitée et est remplacée par des médicaments plus doux du même groupe ou des inhibiteurs des α-glucosides, qui inhibent l'absorption des glucides dans l'intestin grêle.
Les contre-indications suivantes sont absolues à l’utilisation des biguanides :
- IDDM (diabète sucré de type 1);
- Perte de poids importante ;
- Processus infectieux, quel que soit le lieu ;
- Procédures chirurgicales ;
- grossesse, accouchement, allaitement ;
- états de coma ;
- pathologie du foie et des reins;
- manque d'oxygène;
- Microangiopathie (2-4 degrés) avec altération de la vision et de la fonction rénale ;
- Ulcères trophiques et processus nécrotiques ;
- Mauvaise circulation sanguine dans les membres inférieurs en raison de diverses maladies vasculaires.
Traitement à l'insuline
D'après ce qui a été dit plus haut, il ressort clairement L'insuline est le traitement principal du diabète de type 1, de toutes les urgences médicales et des complications graves du diabète. Le NIDDM nécessite la nomination de cette thérapie uniquement pour les formes insulino-dépendantes, lorsque la correction par d'autres moyens n'apporte pas l'effet souhaité.
Les insulines modernes, dites insulines monocompétentes, représentent deux groupes :
- Formes pharmacologiques monocompétentes de la substance insuline humaine (semi-synthétique ou ADN recombinant), qui présentent sans aucun doute un avantage significatif par rapport aux médicaments à base de porc. Ils n’ont pratiquement aucune contre-indication ni effet secondaire ;
- Insulines monocompétentes du pancréas porcin. Ces médicaments nécessitent une augmentation de la posologie d’environ 15 % par rapport aux insulines humaines.
Le diabète est dangereux en raison de complications
Étant donné que le diabète est associé à des lésions de nombreux organes et tissus, ses manifestations peuvent se retrouver dans presque tous les systèmes du corps. Les complications du diabète sucré sont :
- Modifications pathologiques de la peau: dermopathie diabétique, nécrobiose lipoïdique, furonculose, xanthomatose, mycoses cutanées ;
- Maladies ostéoarticulaires:
- Arthrose diabétique (articulation de Charcot - modification de l'articulation de la cheville), qui survient dans le contexte d'une altération de la microcirculation et de troubles trophiques, accompagnés de luxations, de subluxations et de fractures spontanées avant la formation pied diabétique;
- Hairopathie diabétique, caractérisée par une raideur des poignets, qui survient souvent chez les enfants diabétiques ;
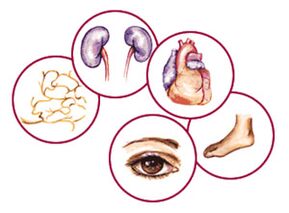
- Maladies respiratoires : à long terme bronchite persistante, pneumonie, incidence accrue de tuberculose;
- Processus pathologiques affectant les organes digestifs : entéropathie diabétique, accompagné d'un péristaltisme accru, de diarrhée (jusqu'à 30 fois par jour), d'une perte de poids ;
- Rétinopathie diabétique– l'une des complications les plus graves, caractérisée par des lésions des organes de la vision ;
- La complication la plus courante du diabète sucré est considérée neuropathie diabétique et sa diversité - Polyneuropathie, qui touche 90 % de toutes les formes de cette pathologie. La polyneuropathie diabétique est une maladie courante Syndrome du pied diabétique;
- Un état pathologique du système cardiovasculaire, qui est dans la plupart des cas la cause du décès par diabète sucré. L'hypercholestérolémie et l'athérosclérose vasculaire, qui commencent à se développer à un âge précoce dans le diabète, conduisent inévitablement à des maladies cardiaques et vasculaires (maladie coronarienne, infarctus du myocarde, insuffisance cardiaque, accident vasculaire cérébral).
Prévention
Les mesures de prévention du diabète sucré dépendent des causes qui le provoquent. Dans ce cas, il convient de parler de prévention de l’athérosclérose et de l’hypertension artérielle, notamment en luttant contre le surpoids, les mauvaises habitudes et la dépendance alimentaire.

La prévention des complications du diabète sucré comprend la prévention du développement d'états pathologiques causés par le diabète lui-même. La correction de la glycémie, le respect d'un régime, une activité physique suffisante et le respect des recommandations du médecin peuvent contribuer à retarder les conséquences de cette maladie assez grave.
























